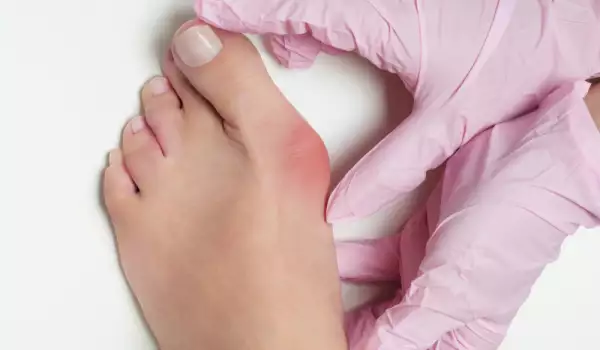
Hallux valgus (Бунион) или както е известно сред хората - кокалче на големите пръсти на краката, е доста често срещано състояние сред нежния пол. Много хора го смятат за козметичен дефект и не му обръщат нужното внимание, докато не се развият усложнения, затрудняващи ходенето.
Hallux valgus е заболяване, при което метатарзофалангеалната става на палеца на крака се огъва, а останалите пръсти се деформират.
Заболяването се характеризира с невъзможността да се носят обикновени обувки поради образуваната подутина в основата на палеца, придружена от болка.
Причини за кокалче на крака
Причината за валгусните деформации на стъпалата са напречни плоски стъпала, генетика, ендокринни заболявания, остеопороза, наднормено тегло, носене на неудобни тесни обувки с висок ток.
Заболяването се основава на вродена слабост на съединителната и костната тъкан, което води до развитието на плоско стъпало. Счита се, че неправилно избраните обувки допринасят в голяма степен за развитието на тази деформация.
Това важи особено за обувки на високи токчета и обувки с тесни върхове на пръстите. Такива обувки водят до неравномерно разпределение на натоварването, което пада повече на предната част на стъпалото. Това води до деформация на тази зона и артроза на ставата на палеца. Заболяването не се среща при народи, които ходят боси.
Кокалчето на крака се наблюдава най-често при жени. Това се дължи на структурни особености на женското тяло, по-слаб лигаментен апарат, чести хормонални нарушения.
И най-важното е, че жените са модни заложници през целия си живот, принуждавайки ги да носят модни обувки, които често не са удобни. Лигаментите на мъжете са по-силни, така че Бунион се появява най-често в резултат на нараняване.
Често нарушенията в ендокринната система са виновни за появата на деформация. Неслучайно кокалчето на крака нараства активно по време на менопаузата, когато жената изпитва чести хормонални нарушения и липса на естроген.
Възможно е и наследствено предразположение - Hallux valgus често отива при момиче от майка си и баба си.
Деформацията на Hallux valgus не се развива бързо, този процес е дълъг и колкото по-дълго не обръщате внимание на проблема, толкова по-трудно е лечението.
Симптоми на кокалче на крака

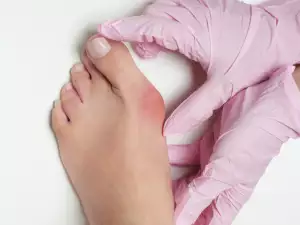
- усукване на големия пръст на крака, постепенно увеличаване на кокалчето;
- подуване и зачервяване около ставата на големия пръст на крака;
- мазоли на мястото на застъпване на палеца и показалеца;
- чукообразна деформация на останалите пръсти;
- болки в ставите на краката;
- умора в краката;
- трудности с избора на обувки.
Диагностика на кокалче на крака
Диагнозата се поставя въз основа на преглед от ортопед. Той назначава рентгенова снимка на стъпалата в 3 проекции, растектография - отпечатъци на краката за откриване на плоски стъпала.
За да се потвърди Hallux valgus, трябва да се изключат други заболявания с подобни симптоми като: артрит, подагра, деформираща остеоартроза.
Ход на заболяването на кокалче на крака
При Бунион деформацията се развива постепенно.
На първите етапи деформацията причинява само визуален дискомфорт (изкривена подредба на пръстите на краката и грозни неравности). След това пациентът се оплаква, че е неудобно да се носят обувки с обичайния размер, трудно е изобщо да избере някакви обувки, а след това се появяват болки в краката както по време на движение, така и в покой първият пръст се огъва.
Костта на стъпалото с нарастващото напречно плоскостъпие значително деформира предния отдел на стъпалото. Ходилото е сплескано и издуто в центъра.
На това място се образуват болезнени декубитални рани и мазоли, които рязко затрудняват ходенето. Вторият пръст се издига нагоре и често приема формата на чук - огънат, не се сгъва и върху него се образува мазол.
Като цяло деформацията влошава кръвоснабдяването и нервопроводимостта на предната част на стъпалото, което също допринася за развитието на артроза.
Изкривяването на кокалчето на крака е разделено на три степени в зависимост от ъгъла на деформация. Най-леката първа степен Halius valgus се различава от последната (четвъртата) степен по изместването на палеца спрямо оста, степента на проявление на болка и увеличен дискомфорт в ежедневието.
- 1-ва степен - изместване на палеца на крака под ъгъл 20 градуса от оста на метатарзалната кост. Няма признаци на дискомфорт;
- 2-ра степен - изместване от 20 до 30 градуса. Усещате лека, прекъсваща болка;
- 3-та степен - изместване над 30 градуса. Има постоянна болка в големия пръст на крака. Поради тези болки не можете да изпълнявате обичайните движения в пълен размер: дълги разходки, носене на високи токчета.
Усложнения

При липса на лечение ставите на стъпалото постоянно се деформират - възниква хроничен бурсит, пренареждане на структурата на метатарзалните кости - болест на Дойчлендер (Deutchlender).
Прогноза
При лека деформация и навременно лечение може да се възстанови външният вид и функцията на ставите на краката. В напреднали случаи болката може да продължи дори след операцията.
Лечение
Ортопедът определя лечението на валгусните деформации на стъпалата. Необходимо е да се консултирате с лекар при първите признаци на заболяването, тъй като корекцията на деформацията в ранните етапи може да ви спаси от операция.
Лечението при начална лека форма на бунион включва:
- избор на ортопедични стелки;
- назначаването на комплекс от физиотерапевтични упражнения, които възпрепятстват развитието на плоски стъпала и за укрепване на връзките и мускулите на стъпалото;
- лекарства за намаляване на болката;
- намаляване на теглото (при наднормено тегло) за намаляване на натоварването на стъпалото;
- избягване на продължителното ходене.
При напреднали форми на заболяването се налага хирургично лечение:
При първа степен на деформация в повечето случаи е достатъчно възстановяване на баланса на капсулата-лигамент (операция Mac Bright) и отстраняване на кокалчето на крака от главата на първата метатарзална кост (операция по Schede).
Тази операция се състои в транспониране (преместване на мястото на прикрепване) на сухожилието на мускула, водещо до първия пръст на крака. Това позволява да се премахне отклонението на първия пръст и да се оформи напречна арка на стъпалото.
Втората степен на деформация изисква намеса върху костите. По правило е достатъчна хевронова остеотомия на първата метатарзална кост в комбинация с Мак Брайт.
Шевронната остеотомия се основава на V-образна дисекция на главата на първата метатарзална кост, елиминиране на нейното намаляване и фиксиране със самосгъстяващ се винт.
В трета степен трябва да се извършат по-сложни остеотомии на първата метатарзална кост (SCARF, проксимална остеотомия). Първите етапи се извършват както при хевроновата остеотомия. След това се прави Z-образна дисекция на първата метатарзална кост, нейното намаляване и фиксиране с два самозатягащи се винта.
Остеотомията представлява сложна костна реконструкция, включваща интервенция на няколко кости на стъпалото, насочена към промяна на оста на метатарзалната кост и първата фаланга на палеца.
След операцията на кокалчето на крака пациентът се активира на следващия ден в специални ортопедични обувки. Те позволяват да се разтовари предната част на стъпалото. Моторният режим постепенно се разширява, тъй като болката отшумява.
Ходенето, напълно разчитащо на метатарзуса, е възможно, започвайки от третата седмица след операцията. В повечето случаи лечението приключва на 6-та седмица след операцията, пациентът се връща към нормалния си начин на живот. Периодът на възстановяване е 2-3 месеца.
Превенция при кокалче на крака

- ортопедичен преглед за навременно откриване на плоско стъпало;
- носене на рационални обувки (без токове, достатъчно широки на пръстите, от естествени материали, петата не по-висока от 7 см);
- носене на ортопедични стелки;
- ако професията е свързана с дълъг престой на крак, спазвайте режима на работна почивка;
- избягване на голямото натоварване на стъпалата при предразположеност;
- намаляване на телесното тегло.
















Коментари